Bonne conscience mais manque d’efficience
Dans le Rapport Charges et Produits de l’Assurance Maladie[1], il est rappelé que la dispensation adaptée se définit comme une dispensation efficiente renforçant le bon usage, l’observance, la lutte contre le gaspillage et la diminution du risque d’iatrogénie. La loi du 10 février 2020[2], rappelle que pour « éviter le gaspillage des médicaments, lorsque leur forme pharmaceutique le permet, la délivrance de certains médicaments en officine peut se faire à l’unité » et le décret du 31 janvier 2022 a permis de concrétiser cette dispensation à l’unité ». Au-delà de cette volonté législative, il est essentiel de nous demander quels bénéfices peut-on réellement attendre d’un tel dispositif pour répondre aux enjeux de Santé Publique ?
- Dispensation et lutte contre le gaspillage
Si la consommation des médicaments et notamment des antibiotiques, est considérée trop élevée, les campagnes d’information aux patients et les actions de l’Assurance Maladie auprès des professionnels de santé ont contribué à sa diminution de 16 % entre 2006 et 2019 alors qu’elle augmentait de 27 % en Allemagne.
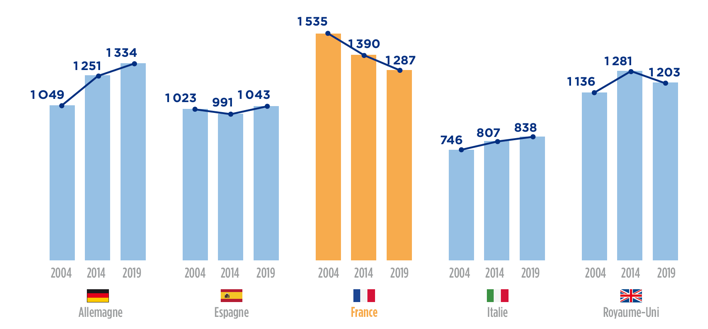
Source : Bilan Économique LEEM, édition 2021
Données IQVIA
Est-ce que la dispensation à l’unité serait un nouvel outil efficace pour continuer à diminuer cette consommation ?
L’article 46 de la loi de financement de la sécurité sociale de 2014 avait permis la mise en place d’une expérimentation de dispensation à l’unité. Celle-ci a été conduite dans 100 pharmacies dans 4 régions durant 3 périodes d’un mois entre novembre 2015 et novembre 2016 et concernait 14 antibiotiques délivrés auprès de 1185 patients (44 % recevant amoxicilline/ac.clavulinique).
Si les résultats de cette expérimentation ont été analysés par l’INSERM[3] , ils n’ont jamais été publiés. L’Académie de Pharmacie dans son rapport sur la Dispensation à l’Unité à l’officine de juin 2021[4], soulevait quant à elle les questions qu’elle générait :
- La méthodologie n’a pas permis de mettre en évidence une meilleure observance des patients ;
- Le mode de tarification non pris en charge par l’Assurance Maladie
- L’évaluation complexe du devenir des comprimés surnuméraires dans le cas de la dispensation en boîte et impact économique
L’Académie de Pharmacie concluait que cette expérimentation « n’a rien prouvé sur la protection de l’environnement, ni sur la mise en évidence d’économies, ni sur l’amélioration de l’observance »
2 – Le conditionnement pharmaceutique : information et traçabilité pour sécuriser les patients et praticiens
Le conditionnement des spécialités pharmaceutiques, validé par les instances réglementaires européennes et nationales ne cessent d’évoluer pour garantir la meilleure sécurité au patient et développer son information.
- Conditionnement d’une spécialité pharmaceutique
Celui-ci doit comprendre les éléments suivants :
– l’emballage primaire (blister, sachet…) assure la stabilité des unités thérapeutiques
– la notice destinée aux patients s’est enrichie depuis ces 10 dernières années pour apporter des informations complètes (sur le principe actif, la posologie, les effets indésirables, les précautions d’emploi, les interactions médicamenteuses, le mode d’utilisation, les conditions de conservation…) pour favoriser le bon usage. Son libellé est revu par des patients pour vérifier sa compréhension et est approuvé par les autorités réglementaires lors de la dispensation de l’autorisation de mise sur le marché-AMM-).
– le conditionnement extérieur porte des informations également validées dans l’AMM (réglementation européenne) et sont ajoutées des spécificités françaises : cadre vert ou rouge selon le statut de dispensation, pictogramme femme enceinte / vigilance / mise en garde paracétamol. Ces pictogrammes ont été requis par les autorités réglementaires auprès des industriels pour que les patients soient alertés sur des risques éventuels. L’apposition de ces pictogrammes responsabilise le patient lors de la prise de certains médicaments ayant un impact sur la vigilance, avec un risque au cours de la grossesse ou d’une prise excessive de paracétamol.
Sur le plan pharmaceutique : les conditionnements sont désormais inviolables et sont sérialisés (numéro par boite enregistré dans un Hub européen pour lutter contre la contrefaçon). Les pharmacies ont dû s’équiper pour la lecture des boites sérialisées (réglementation européenne) et s’assurer de la non-falsification lors de la dispensation.
- Taille des conditionnements
Elle est déterminée en se basant sur la posologie et durée de traitement qui ont été proposées par l’industriel sur la base des essais cliniques et validées par l’AMM attribuée par l’ANSM ou l’Agence Européenne, elle peut aller pour une prise par jour d’une unité (ex Monuril) à 84/90 pour un traitement trimestriel des médicaments utilisés en cas de maladie chronique (statines, …).
La taille des conditionnements est ensuite validée par la Haute Autorité de Santé (HAS) lors de l’examen de dossier d’un médicament pour lequel un remboursement est requis. Si le conditionnement ne semble pas adapté, l’HAS peut demander au Laboratoire de modifier celui-ci.
- Aspect économique
Lors de la négociation du prix avec le Comité Economique des produits de Santé (CEPS) la taille du conditionnement est bien entendu prise en compte. Pour certains produits il peut y avoir des clauses de posologie, de durée de traitement qui lors du réexamen du prix à la fin de sa période de validité pourront conduire le laboratoire à verser une remise à la sécurité Sociale si celles-ci n’ont pas été respectées.
La spécialité pharmaceutique est donc conçue pour assurer la meilleure sécurité aux patients et les informations essentielles pour un bon usage. Sur le plan économique la taille du conditionnement est adaptée à la posologie validée par l’AMM et un contrôle des unités prescrites permet de maîtriser les dépenses de santé.
3- La dispensation à l’unité en officine : textes réglementaires
Le décret du 31 janvier 2022 précise que cette dispensation peut se faire pour des médicaments appartenant à une liste fixée par arrêté. Le conditionnement primaire (blister, sachet) extérieur doit être conservé et les unités prélevées sont placées dans un conditionnement extérieur adapté pour assurer le transport et la conservation. Le nouveau conditionnement ne doit pas contenir des spécialités de lots différents.
S’il déconditionne la spécialité initiale, le pharmacien imprime une étiquette portant les informations suivantes :
1- Le nom de la spécialité pharmaceutique, le dosage et la forme pharmaceutique
2- Le cas échéant, la mention du destinataire : « nourrisson », « enfant » ou « adulte »
3 – La ou les dénominations communes lorsque le médicament contient au maximum trois substances actives
4 – Le cas échéant, les précautions particulières de conservation
5 – La date de péremption en clair
6 – Le numéro de lot de fabrication
7 – Les nom et prénom du patient
8 – La posologie, et la durée du traitement
9 – La date de délivrance
10 – Le nombre d’unités délivrées au patient.
Le pharmacien fournit au patient une version imprimée de la notice. Il peut, sous réserve de l’accord du patient, lui communiquer les modalités d’accès à la version dématérialisée de la notice (Art. R. 5132-42-7 du CSP).
4 – La dispensation à l’Unité à l’officine : une opération chronophage avec peu de valeur ajoutée
Les opérations décrites pour dispenser les médicaments à l’unité sont chronophages, introduisent des risques d’erreur et n’apporteront pas de bénéfice économique pour l’Assurance Maladie.
- Opération de déconditionnement
Celle-ci nécessite :
- L’édition d’une étiquette avait les informations citées ci-dessus ;
- La gestion d’unités incomplètes ;
- La gestion des nouveaux conditionnements
Elles peuvent générer des erreurs, notamment lors du report des informations sur les étiquettes. Quant au patient polymédiqué, il perd ses repères pour la reconnaissance de la boîte avec un risque de confusion médicamenteuse pour les séniors. Le conditionnement ne portera plus les pictogrammes informatifs. Le conditionnement initial inviolable et sérialisé ne sera plus qu’un simple conditionnement dont l’absence de falsification ne sera plus assurée. La notice n’accompagnera pas systématiquement les boites alors délivrées, elle ne sera pas forcément photocopiée, le pharmacien pouvant indiquer les modalités d’accès à une version dématérialisée. De plus, le stockage par les patients de ces unités reconditionnées par le peu d’informations qu’elles porteront ne sera pas sans risque.
- Rémunération des unités déconditionnées
Le prix du médicament est négocié entre le CEPS et les laboratoires sur la base de la taille du/des conditionnement(s) d’une spécialité pharmaceutique. Le Prix fabricant Hors Taxes (PFHT) est quant à lui publié au journal officiel. Il faudra introduire désormais un prix à l’unité (UCD : unité commune de dispensation).
De plus au même titre que le pharmacien reçoit des honoraires pour la dispensation de médicaments notamment lors d’ordonnances complexes, de dispensation aux personnes âgées, cette charge de travail devrait également faire l’objet de versement d’honoraires.
5 – Alternatives à la dispensation à l’Unité
Au regard de ce qui est dit plus haut, on peut s’interroger sur les bénéfices que ce déconditionnement apportera vraiment au système de santé.
- Sur le motif d’Inadéquation entre la prescription et la taille des conditionnements
Les AMM valident la posologie et la durée de traitement d’après les résultats des études cliniques conduites avec un médicament. Ce sont les doses qui ont montré leur efficacité et sécurité pour une pathologie donnée et des adaptations peuvent être précisées en cas d’insuffisance rénale ou hépatique ou chez la personne âgée.
Cependant trop souvent les médecins ne respectent ni les données posologiques de l’AMM, ni les recommandations des sociétés savantes et de la HAS.
Le cas fréquemment décrit pour les antibiotiques est celui du conditionnement pour une semaine de 7 jours de traitement validé par l’AMM, prescrit par le médecin sur 8 jours.
Depuis plusieurs années des actions de l’Assurance Maladie telles que la rémunération sur Objectif de Santé Publique (ROSP), la visite des Délégués de l’Assurance Maladie (DAM), ont été mises en place auprès des prescripteurs. Ces actions sans doute encore insuffisantes pour le bon usage du médicament, devront être complétées par actions de formation efficaces. Les logiciels d’Aide à la Prescription devraient aider, voire contraindre, les médecins à s’assurer que la posologie et la durée de traitement indiquées sur l’ordonnance sont conformes à l’AMM et aux recommandations de la HAS
De leur côté les pharmaciens peuvent largement participer à optimiser la dispensation des médicaments. Les avenants n°19 et N°20 de la convention entre l’Assurance Maladie et les Pharmaciens titulaires d’officine, permettent d’engager une action de maîtrise pharmaceutique afin d’adapter la dispensation aux besoins du patient pour les traitements à posologie variable. La liste des classes thérapeutiques concernées pourrait être élargie. L’USPO propose également que « le pharmacien soit autorisé à respecter les recommandations de la HAS sur les durées de traitement de l’antibiotique prescrite en évitant ainsi de dispenser une quantité inappropriée. »
Dans le cadre des mesures pour diminuer la consommation des antibiotiques, les pharmaciens sont autorisés à réaliser les tests rapides d’orientation diagnostique (TROD) de l’angine, prévu dans l’avenant N°18 à la convention pharmaceutique[5] ;
- Sur l’attente d’économies
Comme nous l’avons vu la taille des conditionnements est validée par la HAS et la convention signée entre le laboratoire pharmaceutique et le CEPS peut renfermer des clauses de posologie qui permettent une régulation économique.
Et comme tout acte pharmaceutique spécifique, la dispensation à l’unité conduira au versement d’honoraires au Pharmacien pour ces opérations de reconditionnement.
Aussi le bénéfice économique attendu apparait très limité.
- Sur l’impact sur l’environnement
Selon le Code de l’environnement (article L 541-10), les fabricants doivent prendre en charge notamment financièrement la collecte sélective, le recyclage ou le traitement des déchets issus de leurs produits. Les entreprises du médicament contribuent ainsi au traitement déchets des médicaments Non Utilisés (MNU) via l’association Cyclamed
En 2021, 86 % des Français déclarent rapporter leurs Médicaments Non Utilisés (MNU) en pharmacie selon l’étude barométrique BVA[6].
L’information du traitement des médicaments non utilisés par Cyclamed figure sur la notice pour sensibiliser les patients. Si les données de BVA sont encourageantes, une information obligatoire sous forme d’affiche dans les pharmacies devrait inciter les patients à rapporter leurs unités médicamenteuses non utilisées.
Par ailleurs ce reconditionnement nécessitera l’ajout de nouveaux conditionnements à ceux qui seront déconditionnés, ce qui ne diminuera donc en rien le volume de matériel à détruire.
Conclusion
La dispensation à l’unité ne contribuera pas à une meilleure prise en charge du patient, mais apportera au pharmacien des tâches chronophages sans réelle valeur ajoutée ni pour les enjeux de santé publique (bon usage, observance, iatrogénie, impact sur l’environnement) ni sur le plan économique.
En contrepartie, elle apportera des risques d’erreur lors du reconditionnement, et une perte d’information pour le patient.
Si trop de médicaments se retrouvent dans les armoires chez les patients, cela est dû à une prescription et une délivrance inadaptée mais surtout à la non-observance des patients à leur traitement comme il avait été mis en évidence par l’étude IMSHealth réalisée pour le centre de réflexion de l’industrie Pharmaceutique (CRIP)[7]. Les patients recevant un antibiotique ont une tendance à arrêter le traitement dès la disparition des symptômes avec risque de rechutes et développement d’antibiorésistance.
Plutôt que d’encourager une délivrance à l’unité, les autorités devraient :
- privilégier auprès des professionnels de santé toutes les mesures de formation et de contrôle nécessaires pour limiter la polymédication et la iatrogénie (responsable de 10 000 décès et 130 000 hospitalisations par an), le respect des règles de prescription et l’information aux patients pour la prise en charge de leur pathologie de façon globale ;
- continuer de positionner le pharmacien comme le meilleur acteur pour contribuer aux enjeux de santé publique comme le dépistage, la vaccination, l’éducation thérapeutique
[1] Améliorer la Qualité du Système de Santé et maîtriser les dépenses. Propositions de l’Assurance Maladie pour 2022- Juillet 2021
[2] L’article 40 de la loi du 10 février 2020 relative à la lutte contre le gaspillage et à l’économie circulaire
[3] PLoS ONE, Unité INSERM 912 SESSTIM- Sciences économiques et sociales de la santé et traitement de l’information médicale.
[4] Rapport « La dispensation des médicaments à l’Unité à l’officine» Académie de Pharmacie Avril 2021
[5] Article 1er de l’ l’Avis relatif à l’avenant n°18 à la convention nationale du 4 avril 2012 organisant les rapports entre les pharmaciens titulaires d’officine et l’assurance maladie.
[6] https://www.bva-group.com/sondages/etude-bva-2021-francais-tri-medicaments-non-utilises-mnu/
[7] Améliorer l’Observance- Traiter Mieux et moins Cher IMSHealth -CRIP